
19 de mayo: Día Mundial de la Hepatitis Autoinmune
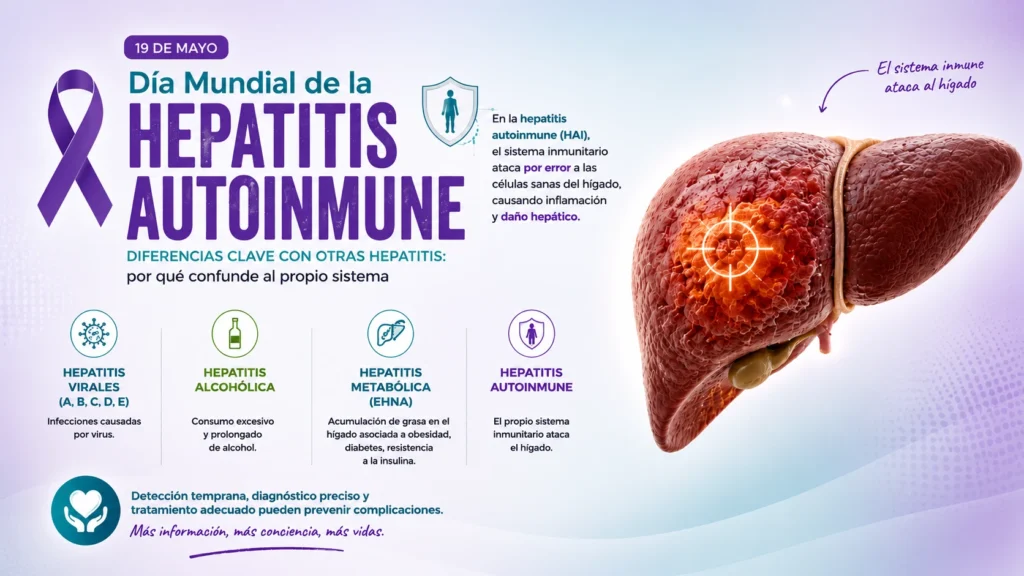
Cada 19 de mayo se conmemora el Día Mundial de la Hepatitis Autoinmune, una fecha impulsada por organizaciones de pacientes y sociedades científicas —entre ellas la AASLD y la EASL— para visibilizar una enfermedad que, a diferencia de las hepatitis más conocidas, no tiene origen viral, ni alcohólico, ni farmacológico. La causa está dentro: es el propio sistema inmune el que ataca al hígado como si fuera un tejido extraño.
La hepatitis autoinmune (HAI) es poco frecuente, frecuentemente mal diagnosticada y todavía rodeada de desconocimiento. Comprender qué la distingue de otras formas de hepatitis —y por qué el sistema inmune comete ese error— es el primer paso para acortar el camino entre los primeros síntomas y el diagnóstico definitivo, que hoy supera en promedio los dos años.
¿Qué es la hepatitis autoinmune?
La HAI es una enfermedad hepática crónica en la que el sistema inmunológico genera linfocitos T autorreactivos y autoanticuerpos dirigidos contra las propias células del hígado (hepatocitos). La inflamación sostenida que produce puede evolucionar, sin tratamiento, hacia fibrosis, cirrosis e insuficiencia hepática terminal.
Se clasifica en dos subtipos según el perfil serológico de autoanticuerpos: el Tipo 1, el más frecuente (~80% de casos), se caracteriza por anticuerpos antinucleares (ANA) y anti-músculo liso (ASMA); el Tipo 2, predominante en la infancia, se define por anticuerpos anti-LKM1 y anti-LC1, tiene una presentación más aguda y mayor riesgo de recaída al suspender el tratamiento.
Afecta predominantemente a mujeres en una proporción de 4:1, aunque puede presentarse a cualquier edad y en cualquier sexo.
| La hepatitis autoinmune no se contagia. No está relacionada con el consumo de alcohol ni con conductas de riesgo. Cualquier persona puede desarrollarla, independientemente de su estilo de vida. |
Por qué el sistema inmune comete este error
En condiciones normales, el sistema inmune aprende durante su desarrollo a no atacar tejidos propios: un mecanismo llamado tolerancia inmunológica. En la HAI, ese mecanismo falla. Las células T autorreactivas escapan al control e identifican proteínas hepáticas como antígenos extraños, desencadenando una respuesta inflamatoria crónica.
Los mecanismos más estudiados incluyen:
- Mimetismo molecular: ciertos patógenos presentan proteínas estructuralmente similares a las del tejido hepático. La respuesta inmune contra la infección genera anticuerpos cruzados que, una vez resuelta la infección, continúan atacando al hígado.
- Predisposición genética: variantes en los genes HLA-DR3 y HLA-DR4 aumentan significativamente la susceptibilidad. La HAI tiene un componente hereditario claro, aunque no determinante.
- Disfunción de células T reguladoras (Treg): estas células actúan como árbitros del sistema inmune. Su alteración funcional elimina el freno que limita la respuesta autoinmune.
- Factores ambientales desencadenantes: infecciones virales previas (hepatitis A, virus de Epstein-Barr), ciertos fármacos y cambios hormonales pueden actuar como disparadores en personas genéticamente predispuestas.
Diferencias clave con otras hepatitis
El solapamiento clínico entre la HAI y otras formas de hepatitis es la principal razón del retraso diagnóstico. La siguiente tabla resume las diferencias fundamentales:
| Característica | Hep. Viral (A/B/C) | Hep. Alcohólica | DILI (medicamentos) | Hep. Autoinmune |
| Causa | Virus HAV/HBV/HCV | Alcohol crónico | Fármaco o tóxico | Sistema inmune |
| ¿Contagiosa? | Sí | No | No | No |
| Evolución | Aguda / crónica | Progresiva | Reversible al retirar fármaco | Crónica con brotes |
| Tratamiento clave | Antivirales / soporte | Abstinencia | Retirar el agente causal | Inmunosupresores |
| Diagnóstico confirmatorio | Serología / PCR viral | Historia clínica + labs | Relación temporal con fármaco | Autoanticuerpos + biopsia |
La distinción más importante en términos terapéuticos es esta: en las hepatitis virales y alcohólica el sistema inmune responde a un daño externo; en la HAI, el sistema inmune es el causante del daño. Suprimir el sistema inmune en los primeros casos puede ser contraproducente. En la HAI, es el tratamiento de elección.
Un caso especialmente complejo es la lesión hepática inducida por fármacos (DILI) con perfil autoinmune: algunos medicamentos —minociclina, nitrofurantoína, inhibidores de checkpoint inmunológico usados en oncología— pueden generar autoanticuerpos indistinguibles de los de la HAI. La diferencia sólo se establece con el tiempo: si los anticuerpos desaparecen al retirar el fármaco, el diagnóstico es DILI; si persisten, es HAI genuina.
| El diagnóstico de la HAI no se confirma con una sola prueba. Requiere integrar autoanticuerpos, perfil bioquímico, niveles de IgG y, en la mayoría de los casos, biopsia hepática con el patrón histológico característico: hepatitis de interfase con infiltrado linfoplasmocitario. |
Síntomas, diagnóstico y tratamiento
La HAI puede presentarse de forma aguda —simulando una hepatitis viral con ictericia, fatiga intensa y elevación marcada de transaminasas— o instalarse silenciosamente durante años, detectándose de forma incidental en análisis de rutina. Los síntomas más frecuentes son fatiga crónica, malestar en hipocondrio derecho, náuseas, artralgias y, en formas avanzadas, ictericia y hepatoesplenomegalia.
El tratamiento estándar se basa en inmunosupresión. La combinación de prednisona y azatioprina logra remisión bioquímica e histológica en el 65-80% de los pacientes. La budesonida es una alternativa con menor toxicidad sistémica en pacientes sin cirrosis establecida. En casos refractarios se utilizan agentes como micofenolato de mofetilo o rituximab. La recaída al suspender el tratamiento es frecuente, y muchos pacientes requieren mantenimiento a largo plazo.
Hasta un 40% de los pacientes presenta otras enfermedades autoinmunes asociadas: tiroiditis de Hashimoto, enfermedad inflamatoria intestinal, colangitis biliar primaria, artritis reumatoide o lupus eritematoso sistémico. Esta comorbilidad no es casual: refleja una predisposición sistémica a la pérdida de tolerancia inmunológica.
| Con diagnóstico oportuno y tratamiento adecuado, la mayoría de los pacientes con HAI puede alcanzar remisión completa y mantener una calidad de vida normal. El reto está en llegar a ese diagnóstico antes de que el daño hepático sea irreversible. |
Reflexión final
La hepatitis autoinmune es un recordatorio de que la biología humana, en su intento de protegernos, puede cometer errores de identidad. No es una falla moral ni el resultado de hábitos de riesgo: es inmunología mal calibrada sobre un fondo genético y ambiental específico.
Cambiar la narrativa sobre esta enfermedad —entender que el hígado está siendo atacado desde adentro, no desde afuera— es fundamental para que los pacientes sean diagnosticados con mayor rapidez, tratados de manera más efectiva y acompañados con mayor empatía. Este 19 de mayo, la conversación empieza aquí.
Nota informativa
Este artículo tiene fines divulgativos y educativos. No sustituye el diagnóstico ni el consejo médico profesional. Si experimenta síntomas descritos en este texto o tiene dudas sobre su salud hepática, consulte a su médico o a un especialista en hepatología.
Referencias bibliográficas
Las siguientes fuentes sustentan el contenido clínico y científico de este artículo:
1. Mack CL, Adams D, Assis DN, et al. Diagnosis and management of autoimmune hepatitis in adults and children: 2019 practice guidance and guidelines from the American Association for the Study of Liver Diseases. Hepatology. 2020;72(2):671-722. doi:10.1002/hep.31065
2. European Association for the Study of the Liver (EASL). EASL Clinical Practice Guidelines: Autoimmune hepatitis. J Hepatol. 2015;63(4):971-1004. doi:10.1016/j.jhep.2015.06.030
3. Manns MP, Lohse AW, Vergani D. Autoimmune hepatitis — Update 2015. J Hepatol. 2015;62(1 Suppl):S100-S111. doi:10.1016/j.jhep.2015.03.005
4. Liberal R, Grant CR, Mieli-Vergani G, Vergani D. Autoimmune hepatitis: a comprehensive review. J Autoimmun. 2013;41:126-139. doi:10.1016/j.jaut.2012.11.002
5. Lohse AW, Mieli-Vergani G. Autoimmune hepatitis. J Hepatol. 2011;55(1):171-182. doi:10.1016/j.jhep.2011.02.023
6. Vergani D, Mieli-Vergani G. Autoimmune manifestations in viral hepatitis. Semin Immunopathol. 2013;35(1):73-85. doi:10.1007/s00281-012-0328-6
7. Longhi MS, Mieli-Vergani G, Vergani D. Regulatory T cells in autoimmune hepatitis: a comprehensive review. J Autoimmun. 2013;46:1-6. doi:10.1016/j.jaut.2013.07.001
8. Björnsson ES, Bergmann OM, Björnsson HK, Kvaran RB, Olafsson S. Incidence, presentation, and outcomes in patients with drug-induced liver injury in the general population of Iceland. Gastroenterology. 2013;144(7):1419-1425. doi:10.1053/j.gastro.2013.02.006
9. Terziroli Beretta-Piccoli B, Mieli-Vergani G, Vergani D. Seronegative autoimmune hepatitis: a challenging diagnosis. J Hepatol. 2021;74(3):720-722. doi:10.1016/j.jhep.2020.09.024
10. Czaja AJ. Diagnosis and management of autoimmune hepatitis: current status and future directions. Gut Liver. 2016;10(2):177-203. doi:10.5009/gnl15352



